Mnoho lidí není nakloněno dodržování lékařských varování o důsledcích frivolního přístupu ke svému zdraví. A marně. Protože mikroorganismy, jako je pneumonie mykoplazmy, jen čekají na správný okamžik k útoku na tělo.
Nejhorší ze všech, v první fázi vývoje, infekční léze vypadá jako obyčejná nachlazení. A protože možnost stanovení přesné diagnózy se objeví týden po infekci, pacienti nemohou vždy okamžitě dostávat adekvátní léčbu.
Materiál:
Co je to bakterie mycoplasma pneumonia?
Přes úspěchy medicíny v prevenci epidemií jsou ohniska lézí mykoplazmatické infekce stále patrná s jasnou frekvencí 5-8 let.
Mykoplazmóza je výsledkem poškození těla bakteriemi rodu Mycoplasma. Tento mikroorganismus je charakterizován nepřítomností buněčné stěny a potřebou volného kyslíku. Nepřítomnost membrány v buňce je kompenzována třívrstvou cytoplazmatickou membránou, která bakteriím poskytuje rezistenci na antibiotická činidla.
Kromě toho má mykoplazma současně vlastnosti bakterií i virů a může být nejen v lidském těle po dlouhou dobu, aniž by se projevovala, ale také se integrovat do svých genomů.
Vývoj infekce, při které je postižen dýchací trakt, je výsledkem lokalizace v dýchacích orgánech nejmenších zástupců třídy Mycoplasma, jednobuněčných obligátních bakterií gramnegativního typu - M. pneumoniae.
Mykoplazma nejen parazituje na červených krvinek a buňkách ciliárního epitelu bronchiálního stromu. Bakterie vnášejí do buněk absorbují živiny a uvolňují škodlivé metabolické produkty.
V tomto případě se patogen obratně maskuje jako antigenní složení buněk, což vyvolává výskyt autoimunitních reakcí. Buňky, ve kterých se bakterie „usadila“, jsou lidským tělem skutečně vnímány jako cizí.
Tyto procesy ovlivňují povahu symptomatických projevů a významně komplikují diagnostiku infekce.
Příčinným původcem nemocí
Mykoplazmy pronikají do lidského těla vzduchovými kapičkami - nosními cestami. Jsou fixovány na buňkách sliznice orgánů dýchacího systému - průdušky, průdušnice, plíce.
S množením patogenních mikroorganismů se proces zánětu sliznice dýchacích orgánů zintenzivňuje a vyvíjí se tonzilitida, faryngitida, tracheobronchitida a mírná SARS.
A při přechodu na chronický průběh - pneumoskleróza, bronchiektáza a bronchiální astma, stejně jako exsudativní nebo fibrinózní pohrudnice.
Dýchací mykoplazmóza se obvykle vyskytuje sezónně, v chladném období, kdy lidé tráví hodně času doma. Nedostatek vitamínu a stres přispívají k oslabené imunitě a snižují odolnost těla vůči infekcím.
Příznaky mykoplazmózy u dětí a dospělých
První příznaky poškození mykoplazmy se projevují nejen ve formě respiračního syndromu, ale také jako projevy extrapulmonálních lézí. A protože inkubační doba trvá dva až čtyři týdny, dochází ke zvyšování příznaků postupně. Akutní forma projevů pneumonie mykoplazmy je méně častá.
Délka inkubační doby závisí na stavu lidského imunitního systému a počtu patogenů, které vstoupily do těla.
Ve většině případů se poškození mykoplazmy projevuje ve formě:
- suchá sliznice nosohltanu;
- protrahovaný paroxysmální neproduktivní kašel;
- bolest na hrudi, zhoršená inhalací a výdechem;
- suché pískání;
- bolesti hlavy;
- zarudnutí hrdla;
- mírné zvýšení teploty na 37,7 ° C Při akutním průběhu infekce 5. až 7. dne může teplota stoupnout na 40 ° C;
- celková slabost a bolest kloubů.
Za další příznaky se považují: zažívací potíže, kožní vyrážky, abnormality v játrech, ledviny, srdce, mozek, změny v analýze krve, až anémie.
Při absenci sekundárního mikrobiálního procesu a dalších komplikací se závažnost příznaků pneumonie mykoplazmy postupně snižuje v průběhu deseti dnů.
Je charakteristické, že vývoj příznaků může být způsoben nejen vývojem infekce, ale také autoimunitní reakcí těla, která je způsobena.
Imunoglobuliny - protilátky, které tělo infikované osoby produkuje v reakci na bakteriální lézi, mohou zničit tkáně libovolných orgánů.
Diagnostická opatření
Diagnóza je možná pouze po úplné identifikaci původce infekce. Diagnóza onemocnění je zjednodušena, pokud existují informace o tom, že infikovaní lidé jsou v pacientově prostředí.
Ve všech ostatních případech lze diagnózu stanovit pomocí laboratorních testů a teprve po týdnu po nástupu příznaků.
Nejúčinnější diagnostické metody jsou:
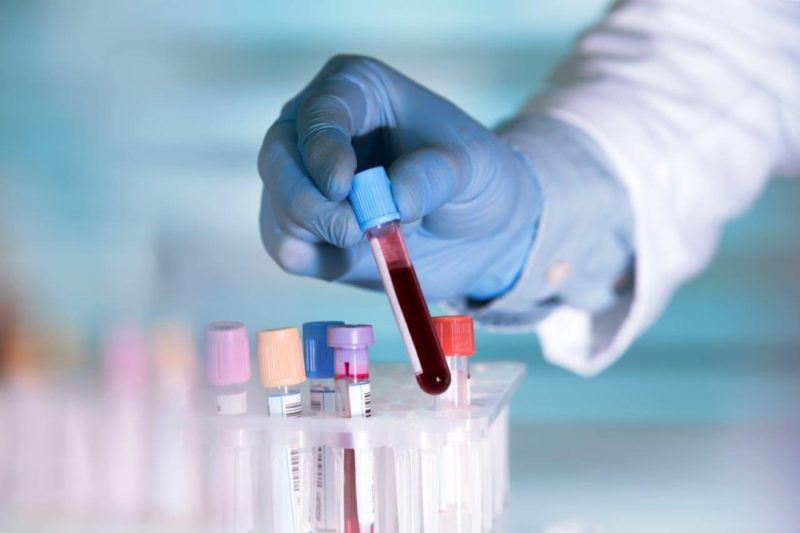
- obecný krevní test vám umožňuje vyvodit závěry o kvalitě jeho složení. Zvýšení počtu leukocytů naznačuje zánětlivé procesy v těle a může být jedním z možných příznaků mykoplazmózy;
- Ukazatele ESR. Zvýšená sedimentace erytrocytů naznačuje nejen přítomnost zánětu, ale také infekci mykoplazmou;
- enzymový imunotest žilní krve. Stanovení protilátek proti IgG proti IgG nebo IgM v Mycoplasma pneumoniae v krvi se považuje za potvrzení infekce mykoplazmy;
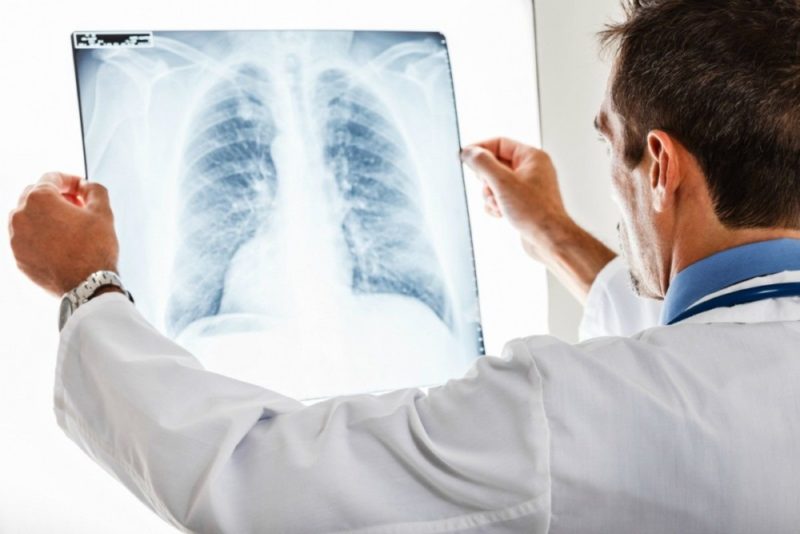
- roentgenogram - u mykoplazmy je plicní obrazec vylepšen. Ve spodních částech plic jsou pozorovány léze - heterogenní, s nejasnými konturami;
- očkování na mykoplazmu odebrané z nosohltanu vám umožňuje určit úroveň citlivosti patogenu na různé typy antibiotik;
- Ultrazvuk je nástroj pro vizualizaci strukturálních změn v orgánech.
Výběr a účel diagnostických studií je určen klinickým obrazem choroby.
Diagnostické rysy v přítomnosti imunoglobulinů v krvi
V prvních pěti dnech po nástupu příznaků onemocnění se v krvi infikované osoby tvoří protilátky typu IgM. Analýza IgM Mycoplasma pneumoniae provedená během tohoto období tedy může docela přesně určit povahu patologie.
Pozitivní výsledek testu ukazuje na akutní povahu infekce.
Zatímco stanovení protilátek, jako je IgG v krevním testu, ukazuje na prodloužený průběh nemoci.
I když se tento typ imunoglobulinu neobjeví v krvi okamžitě, ale několik týdnů po infekci, přetrvává po dlouhou dobu.
K opravě diagnostických nálezů se doporučuje provést druhý krevní test za dva týdny.
Léčebné metody
Vzhledem k nitrobuněčnému cyklu vývoje mykoplazmózy je použití penicilinů a jiných typů β-laktamových antibiotik při léčbě mykoplazmózy považováno za nevhodné.
Optimálního výsledku léčby se dosáhne použitím léčiv, která se mohou akumulovat v buňkách, čímž se blokuje aktivita patogenů. Zástupci makrolidové skupiny, azithromycinu a klaritromycinu, mají takové vlastnosti.
Působení makrolidů je založeno na jejich schopnosti proniknout do postižené buňky a blokovat syntézu proteinu nezbytnou pro vývoj a reprodukci patogenu.
Výhody a nevýhody antibiotické terapie mykoplazmózy
Volba ve prospěch makrolidů není způsobena pouze vysokou úrovní jejich účinnosti.
Ale také přítomnost výhod ve srovnání s jinými typy antimikrobiálních látek používaných k léčbě mykoplazmy, zejména fluorochinolonů a tetracyklinů:
- mírná toxicita;
- vytváření velkých koncentrací účinných látek v postižených tkáních;
- bezpečnost při léčbě těhotných žen nebo dětí, včetně novorozenců;
- nedostatek vedlejších účinků;
- prodloužený antibakteriální účinek díky schopnosti způsobit nevratné změny v ribozomech bakterií.
Nevýhodou antibiotické terapie je její schopnost ovlivnit pouze intracelulární typy patogenu. Zatímco jiné morfologické formy zůstávají v těle a za kombinace příznivých okolností se mohou nejen znovu aktivovat, ale mohou také vyvolat vývoj komplikací.
Proto se spolu s antibiotickou terapií při léčbě mykoplazmatické pneumonie používají léky, které zmírňují příznaky - expektoranční a antipyretická léčiva, stejně jako imunomodulátory a další typy léků, které zajišťují korekci imunitní odpovědi.
Při akutním průběhu mykoplazmatické pneumonie je předepsáno lůžkové ošetření, přísný odpočinek na lůžku, strava bohatá na bílkoviny a hojný příjem tekutin s rostlinnými extrakty (šťávy, ovocné nápoje, kompoty z brusinek, rybízu a šípky).
Výrazný účinek terapie mykoplazmózou je pozorován třetí den intenzivní léčby.
Prognóza a prevence
Mykoplazmatické typy pneumonie nejčastěji postihují lidi s oslabeným tělem - děti, mladiství, mladí lidé do 30 let, senioři.
Při absenci komplikací je prognóza onemocnění příznivá, přestože postižené oblasti plicní tkáně mohou zůstat sklerózovány.
S rozvojem komplikací se prognóza zhoršuje, protože závažné patologické procesy mohou ohrozit život pacienta.
Hlavní příčinou infekce je dlouhodobý pobyt v uzavřených místnostech s velkým počtem lidí (možná nakažených) na pozadí slabé imunity a nedostatku vitamínů v těle. Proto je nejúčinnější způsob prevence infekcí nebo jejich relapsů považován za stabilní podporu těla zaměřenou na posílení imunitního systému.
Většina pulmonologů má sklon ke komplexnímu účinku na vnitřní orgány a systémy, jakož i na dodržování standardních opatření zdravého životního stylu:
- vzdát se špatných návyků;
- dobrá výživa s převahou bílkovinných potravin a zeleniny;
- pravidelné cvičení;
- hygiena rukou;
- procházky na čerstvém vzduchu;
- fyzioterapeutické procedury;
- masážní účinky;
- respirační gymnastika.
Mezi další opatření ke zvýšení ochranných vlastností těla - lázeňská léčba v zařízeních umístěných v oblastech se suchým, ale teplým podnebím nebo v horách.
Úplný průběh adekvátní léčby a dodržování preventivních opatření jsou nejúčinnějšími způsoby, jak zabránit opětovné infekci pneumonií mykoplazmy a přechodu nemoci na chronickou formu.
Extrapulmonální komplikace mykoplazmózy
Vývoj mykoplazmatické infekce je charakterizován jednoduchým průběhem a je vizuálně identifikován, pokud existují výrazné známky intoxikace horních cest dýchacích.
Při počátečním vyšetření nemůže terapeut vždy získat dostatek údajů pro diferenciální diagnostiku, protože nejen primární příznaky, ale také výsledky laboratorních testů ukazují na nemoci, jako je ARI.
Z tohoto důvodu ani zkušení lékaři nemohou vždy odlišit mykoplazmatickou pneumonii od virových plicních lézí.
Agresivní aktivita Mycoplasma pneumoniae u oslabených organismů vede k nes respiračním lézemím a způsobuje dysfunkce nejen dýchacího systému, ale také jiných vnitřních orgánů.
Při absenci včasné nebo adekvátní léčby může infekce napadnout tkáně srdečního systému nebo mozku.
Chronická expozice patogenním buňkám vede k vývoji:
- aseptická meningitida;
- meningoencefalitida;
- perikarditida;
- myokarditida;
- neurologické komplikace;
- hemolýza;
- exantém;
- artritické léze;
- jaterní dysfunkce;
- zánět v tkáních slinivky břišní;
- patologie oka.
Za jediného distributora infekce mykoplazmy se považuje osoba a pro organismy jsou nejcitlivějším objektem patogeny pouze organismus s oslabenou imunitní obranou.
Existuje tedy pouze jeden způsob, jak se vyhnout poškození bakterií mykoplazmy - zdravý životní styl a pečlivá péče o zdraví vašeho těla.