Hemoragická diatéza je těžko léčitelná skupina dědičných vrozených a sekundárních hematologických chorob, jejichž základem je porucha komplexu organizačních reakcí zaměřená na prevenci a zastavení ztráty krve. Tyto poruchy představují vysoké ohrožení zdraví a jsou příčinným faktorem při vývoji velkého počtu dalších patologií. Celkem je ve zdravotnických zdrojích registrováno více než tři sta odrůd tohoto typu diatézy.
Materiál:
Co je hemoragická diatéza
Hemoragická diatéza je zobecněné jméno pro řadu těžkých vrozených nebo získaných krevních onemocnění v případě zhoršené hemostázy (koagulační systém), které jsou charakterizovány vývojem spontánního nebo těžkého krvácení nebo krvácení, jehož stupeň neodpovídá hloubce traumatického faktoru.
Klasifikace
Toto onemocnění je podmíněně rozděleno do 2 skupin:
- Primární (vrozená) forma, která má dědičný charakter a je způsobena genovou mutací. Identifikováno v raném dětství.
- Získaná (symptomatická, sekundární) patologie, která vyvolává onemocnění krve a cév. Podle indikativních lékařských údajů je u primární formy onemocnění diagnostikováno přibližně 5 milionů lidí na světě, ale ve spojení se sekundárními krvácením je patologie mnohem širší.
Kromě tohoto rozdělení existuje široce používaná klasifikace hemoragické diatézy v medicíně, která se vytváří podle toho, který specifický hemostatický faktor je narušen (vaskulární, plazmatická koagulace, krevní destička).
Na základě této klasifikace se rozlišují tři základní typy nemocí:
- Trombocytopenie. Bolestivé stavy na pozadí abnormálního poklesu počtu krevních destiček - krevních prvků, které dozrávají v kostní dřeni a jsou odpovědné za koagulaci krve v případě poškození. Tato skupina také zahrnuje trombocytopatie, které se vyznačují nedostatečnou aktivitou samotných destiček. Obě patologie se vyznačují abnormálním krvácením. Tyto stavy zahrnují takové formy onemocnění, jako je esenciální trombocytémie, idiopatická trombocytopenická purpura, zhoršená funkce destiček v leukémii, hemoragická aleukie.
- Koagulopatie Hemoragické stavy v důsledku oslabení funkcí antikoagulačních faktorů a narušení fází srážení krve. Mezi ně patří hemofilie, hemoragická diatéza novorozenců, hypoproacetalinémie (parahemofilie), snížené množství protrombinu (faktor P) po předávkování léky, které ředí krev, DIC, hypoproconvertinemia, afibrinogenemická purpura, von Willebrandova choroba a Stuart Prouer.
- Vasopatie, které se vyskytují na pozadí různých lézí stěn cév: hemoragická vaskulitida, angiomatóza, purpura
Příčiny onemocnění
Klíčovými příčinami bolestivých stavů jsou poruchy funkce hemostázy, které normálně podporují normální průtok krve, zastavují krvácení a rozpouští krevní sraženiny.
S kvantitativními nebo kvalitativními odchylkami od normy se koagulační faktory vyvíjejí hemoragické patologie.
Primární (dědičné) typy onemocnění (Glanzmannova trombóza, hemofilie, Randu-Osler a Stuart Prouerova choroba) jsou určeny vrozenou nedostatečností nejčastěji jednoho faktoru.
Vznik sekundárních (získaných) forem způsobuje defekty v několika faktorech hemostázy, které zase vyvolávají onemocnění, jako jsou:
- hemoragická horečka jakéhokoli typu, včetně Eboly;
- stavy imunodeficience;
- autoimunitní onemocnění, včetně systémového lupus erythematodes;
- virové infekce;
- bakteriální endokarditida;
- cirhóza jater, renální patologie;
- akutní nedostatek vitamínu C, K.
Příznaky a příznaky
Časté základní příznaky pro jakýkoli typ hemoragické diatézy:
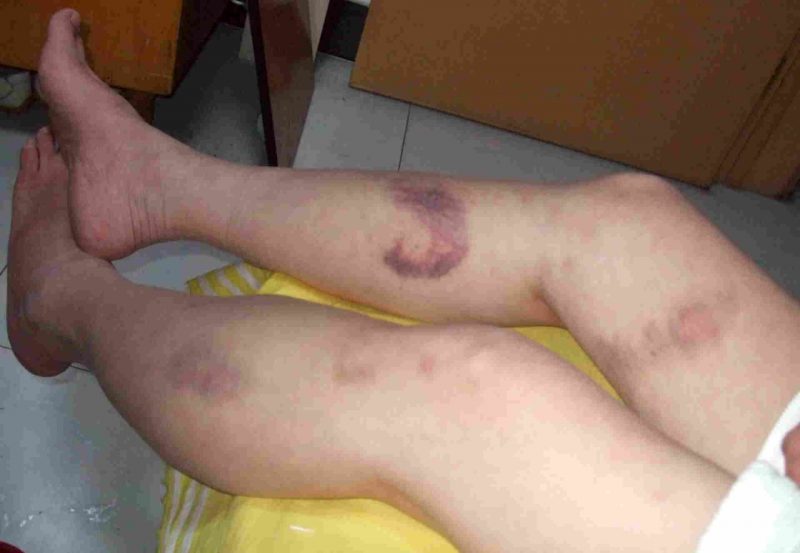
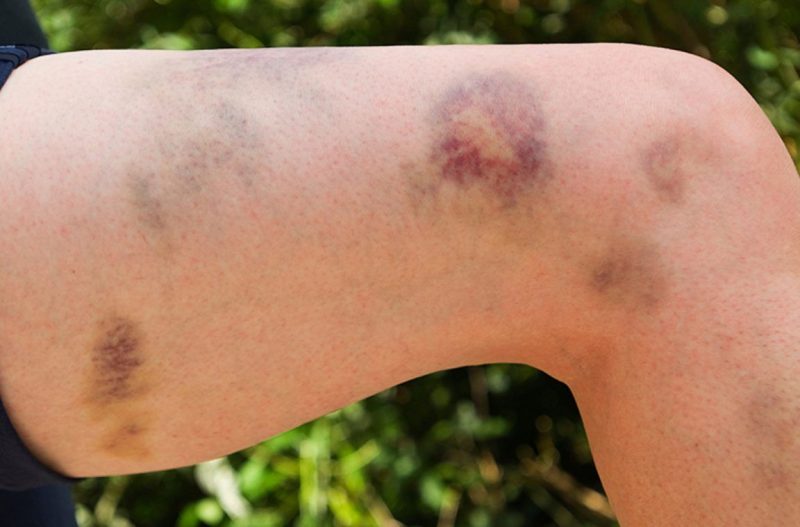
- syndrom zvýšeného krvácení (krvácení), který se projevuje opakovaným, dlouhodobým nepřetržitým krvácením různé intenzity a krvácení v různých částech těla a v tkáních orgánů;
- posthemoragická anémie.
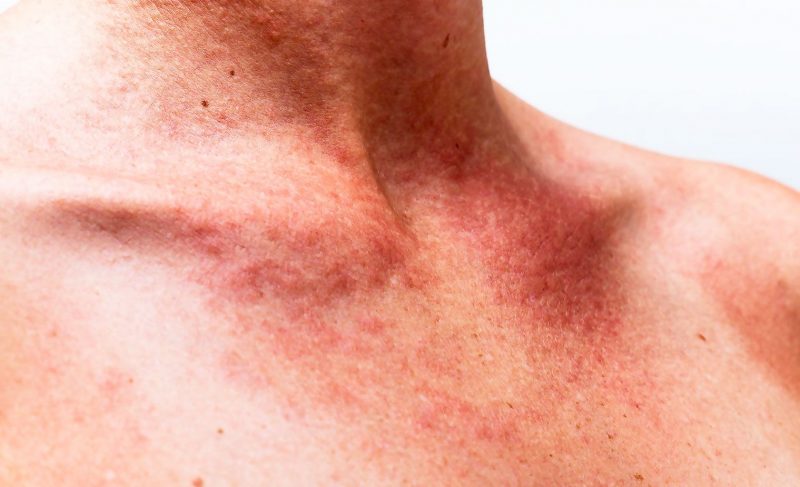
Krvácení různými typy nemocí se projevuje specifickými příznaky. Jejich intenzita je určována příčinou, typem choroby, průvodními komplikacemi a liší se od malých subkutánních krvácení po hluboké tkáňové hematomy a těžké krvácení.
| Typ krvácení | Typ nemoci | Specifické příznaky |
|---|---|---|
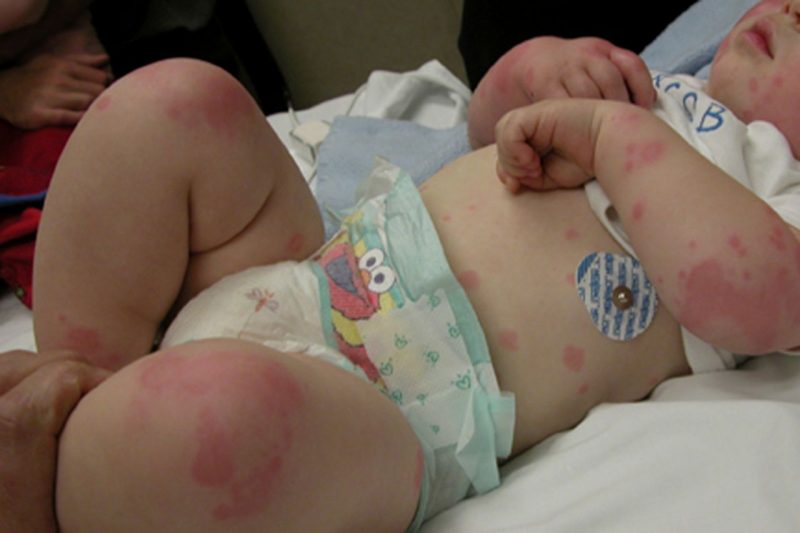
| Mikrocirkulace (kapilární) | Trombocytopatie, trombocytopenie | • petechie (špičkové krvácení) na kůži a sliznicích, včetně ústní dutiny, nosu, genitálií, očních bílkovin, modřin, červených a fialových skvrn, ke kterým dochází při mírném poškození malých cév (mačkání rukou, tření kůže, měření tlaku, mírné modřiny); • krvácení z dásní, dělohy, nosu, z díry po extrakci zubu. |
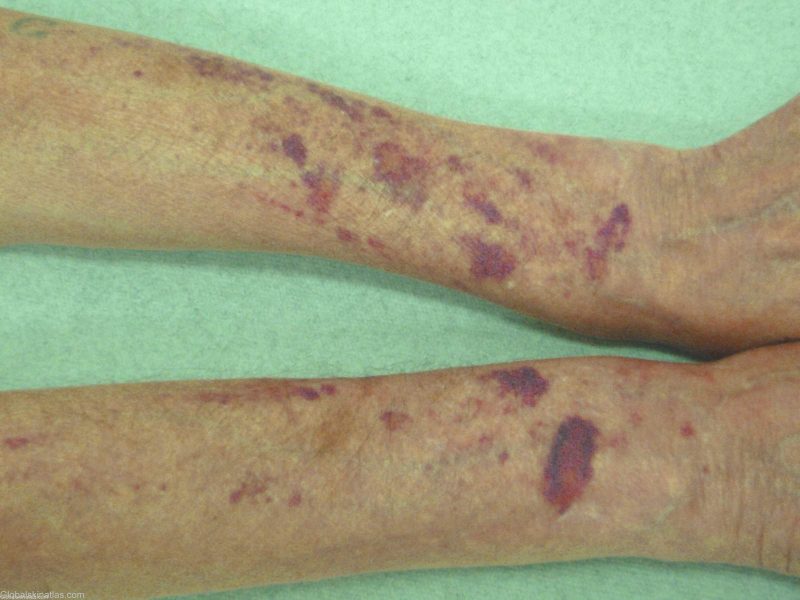
| Hematom | Hemofilie, nadbytek antikoagulačních drog | • bolestivé husté podkožní hematomy, výtok krve do kloubních dutin (hemartróza), tukové tkáně, retroperitoneální tkáně; • abnormální zlomeniny s mírnými modřinami, ničení kostí a chrupavek (deformující osteoartróza), kontraktury - omezení pohyblivosti při abnormálním kontrakci šlach, kůže, kloubů způsobených velkými hematomy. |
| Kapilární hematom (smíšený) | Von Willebrandova choroba, předávkování ředidly krve, DIC | Kombinace projevů kapilárního a hematomového krvácení |
| Mikroangiomatické | Angiomatóza, abnormální křehkost kapilár na pozadí zvýšené propustnosti jejich stěn | • opakující se krvácení z nosu, někdy diagnostikované v žaludku, plicích, střevech; • přítomnost krve v moči, stolici. |
| Vasculitis Magenta | Vaskulitida | • symetricky lokalizovaná krvácení, která se často vyskytují na těle a zanechávají zbytky pigmentovaných skvrn; • bolest kloubů s výrazným otokem; • nevolnost, spastické bolesti v žaludku, střeva, zvracení smíchané s inkluzem krve; • poškození ledvin (bederní bolest, bílkoviny v moči, retence moči). |
Časté subkutánní a tkáňové krvácení způsobují anémii s nedostatkem železa, která se vyznačuje:
- zvýšená slabost, pocení;
- bledost kůže a sliznic;
- nízký krevní tlak, chilliness;
- závratě, mdloby;
- bušení srdce.
Hemoragická diatéza u dětí také probíhá s příznaky charakteristickými pro určitý typ patologie. Děti si mohou stěžovat na modřiny, bolesti kloubů způsobené tvorbou hustých modřin v nich a břišní nepohodlí (pokud dochází ke krvácení žaludku nebo střev). Při poškození ledvinných cév u dítěte se mění barva moči, s vývojem anémie, znatelné únavy a bledosti obličeje. Mozková krvácení jsou také nebezpečná, což vede k neurologickým poruchám, nadměrnému vylučování, křečovým jevům a mentální retardaci.
U mladších dívek je vývoj diatézy tohoto typu často doprovázen hojnou menstruační ztrátou krve.
Diferenciální diagnostika
Hematolog společně s úzkými odborníky v závislosti na typu patologických projevů vyvíjí plán vyšetření pro stanovení diagnózy, stanovení typu diatézy a pravděpodobných příčin jejího vývoje. Může se jednat o revmatologa, cévního chirurga, gynekologa, specialistu na infekční choroby nebo traumatologa.
Pro počáteční diagnostiku patologie proveďte:
- standardní a biochemické krevní testy;
- analýza moči, stolice krve;
- detailní koagulogram - rozsáhlá analýza řady indikátorů koagulace krve, která má zjistit, který faktor v hemostatickém systému je narušen.
Na základě výsledků jsou předepsány rozšířené studie, aby bylo možné zjistit příčinu hemoragických projevů a rozvinout taktiku léčby.
Hlavní diagnostické postupy:
- rentgen hrudníku, kloubů, elektrokardiogramu;
- Ultrazvuk břišní oblasti, ultrazvuk ledvin a jater;
- sternální vpich;
- Coombsův test (na patologii způsobenou imunitními poruchami);
- analýza protilátek proti krevním destičkám;
- stanovení antikoagulantu lupus;
- funkční testy křehkosti kapilár;
- trepanobiopsie.
Kromě nich pacient absolvuje další studie doporučené úzkými odborníky, včetně vyšetření genetikem.
Diferenciální diagnóza je nezbytná pro přesné stanovení typu hemoragické diatézy, protože její různé formy s podobnými příznaky vyžadují použití specifických léků v každém případě.
Existují speciální diferenciální diagnostické testy založené na souboru specifických symptomů charakteristických pro jednu nebo druhou formu nemoci, jako je krvácení, nedostatek koagulačních faktorů, trvání krvácení a úroveň křehkosti kapilár.
Léčba hemoragické diatézy
Terapeutická taktika se vyvíjí s ohledem na identifikovanou základní příčinu onemocnění, typ hemoragické diatézy, závažnost patologických projevů krvácení.
Pokud se objeví život ohrožující stavy, například rozsáhlé krvácení, mozkové krvácení, DIC, je pacient naléhavě poslán do nemocnice na intenzivní hemostatickou terapii - opatření k zastavení krvácení a obnovení ztracených objemů krve.
V jiných případech jsou pacienti léčeni ve speciální nemocnici nebo doma a také užívají léky zaměřené na prevenci a rychlé zastavení krvácení.
Základní léky:
- U autoimunitní trombocytopenie, hormonálních léků, imunosupresivních cytostatik a plazmaferézy.
- U trombocytopatie se používají různá hemostatika (Tranexam, kyselina aminokapronová, Ethamsylát (Dicinon), Epsilon).
- Pacientům s dědičným deficitem specifického koagulačního faktoru je podávána substituční léčba jejich substitučními koncentracemi (imunitní, hemofililní M, Coate-Dvi, imunin, aimafix D, oktanan). S hemofilií se provádí injekce krve a plazmy, červených krvinek a moderních anti-inhibičních komplexů (Feib Tim 4 imuno).
- S vaskulitidou, purpurou krevních destiček, jsou předepsána antiagregační činidla - látky zabraňující tvorbě krevních sraženin, antikoagulancia ke zlepšení tekutostních vlastností krve a krevního oběhu, glukokortikosteroidy potlačující zánětlivé jevy v perivaskulárních tkáních. Často předepsaná antispasmodická léčba, nootropika, která zlepšují funkci mozku, prostředky, které posilují cévní stěnu.
- V případě Randu-Oslerovy choroby (hemoragická angiomatóza) se předepisují léky na zastavení krvácení, kryoterapii, léky, které posilují stěny krevních cév - vitamíny K, P a C, Rutin, Vikasol.
- Při krvácení na pozadí gastrointestinálních patologií se používá Dicinon, přímá antikoagulancia, infuze NaCl, antispasmodická léčiva.
- S rozvojem DIC, který se často vyvíjí se sekundární hemoragickou diatézou a vede k masivnímu krvácení, jsou přijímána nouzová opatření k zastavení koagulace krve uvnitř cév, transfuzi krve, injekci heparinu, zastavení šoku pomocí hormonů, opiátů a dopaminu.
Pokud pacient v důsledku častého krvácení ztratí hodně krve, je vyřešena otázka odstranění sleziny (splenektomie).
Nezapomeňte určit a léčit kořenovou příčinu nemoci - tu, která vedla k získané hemoragické diatéze - alergie, trávení, patologie jater, onkologické procesy ve slezině. Po odstranění provokátora nemoci krvácení často ustupuje.
Komplikace a prognóza
Časté komplikace, které doprovázejí nemoc, jsou:
- anémie, která je eliminována užíváním drog železem posledních generací a dodržováním speciální stravy;
- částečná paralýza způsobená masivními hematomy, které komprimují vaskulární a nervové plexy - k odstranění odtoku velkých formací, odstranění sražené krve;
- kloubní kontraktury a ztuhlost kloubů v důsledku opakujících se krvácení v kloubních dutinách (hemartróza) - léčba spočívá v nastavení terapeutického odtoku a čerpání krve z dutin;
- těžké krvácení do tkání a dutin orgánů, mozková krvácení (mrtvice), které představují ohrožení života;
- infekce virem hepatitidy, HIV během krevních transfuzí.
Intenzita hemoragické diatézy je dána formou onemocnění, věkem, závažností klinických příznaků. Prognóza do značné míry závisí na závažnosti projevených komplikací.
Při včasné diagnostice, provádění kompetentní a aktivní terapie je výsledek onemocnění relativně příznivý.Pokud je patologie maligní s častým těžkým krvácením a komplikacemi, může být prognóza depresivní.
Preventivní opatření
Preventivní opatření zahrnují:
- Ve fázi plánování koncepce je genetický pár vyšetřen genetikem, zejména pokud má jeden z partnerů příbuzné s vrozenými poruchami srážení krve.
- Stanovení plodu pohlaví již těhotné pacientky a identifikace mutantních genů v něm. Někdy je lepší odložit početí a pomocí vědecky prokázaných metod zvýšit pravděpodobnost porodu stejného pohlaví, u něhož jsou hemoragické patologie méně pravděpodobné. Takže u muže s hemofilií mohou být synové úplně zdraví. Žena s mutantními geny (nositeli nemoci) je žádoucí mít dcery.
- Pravidelné vyšetření dětí a dospělých s cílem co nejdříve diagnostikovat hemoragickou diatézu.
- Aktivní léčba doprovodných cévních patologií, interních nemocí.
- Opatření zaměřená na posílení imunitních sil (vitamínové komplexy, ztuhnutí, fyzická aktivita, kompletní strava).
- Pozorný přístup k užívaným lékům, odmítnutí nekontrolovaného užívání.
- Pokud se vyskytnou rušivé příznaky, okamžitě zavolejte odborníka.
- Při plánování chirurgických zákroků - konzultace a vyšetření hematologem.
- Použití při krevních transfuzích není obvyklou dárcovskou plazmou, ale výhradně koagulačními faktory, které jsou nezbytné pro svědectví, což snižuje riziko zhoršení průběhu patologie.
Studie metod a prostředků pro poskytování pohotovostní domácí péče o pacienta během krvácení je rovněž nezbytná.